Các phương pháp chẩn đoán sốc nhiễm khuẩn và cách điều trị bệnh
Trong thế giới y học hiện đại, chẩn đoán sốc nhiễm khuẩn là một khía cạnh quan trọng không thể phủ nhận, đặc biệt là khi các trường hợp nhiễm trùng ngày càng phức tạp và đa dạng. Vậy làm thế nào để chẩn đoán sốc nhiễm khuẩn? Bài viết này sẽ giới thiệu cho bạn các phương pháp chẩn đoán sốc nhiễm khuẩn trên lâm sàng, cận lâm sàng và chẩn đoán xác định.
Bạn đang đọc: Các phương pháp chẩn đoán sốc nhiễm khuẩn và cách điều trị bệnh
Sốc nhiễm khuẩn là một tình trạng y tế cấp tính, nguy hiểm đến tính mạng, khi cơ thể phản ứng quá mức với nhiễm trùng. Sốc nhiễm khuẩn có thể gây ra rối loạn tuần hoàn, suy giảm chức năng các cơ quan và tử vong nếu không được chẩn đoán và điều trị kịp thời. KenShin sẽ cung cấp cho bạn những thông tin cần thiết về nguyên nhân, triệu chứng và cách chẩn đoán sốc nhiễm khuẩn qua bài viết dưới đây.
Contents
Nguyên nhân gây ra tình trạng sốc nhiễm khuẩn
Sốc nhiễm khuẩn thường xảy ra khi vi khuẩn hoặc các tác nhân gây bệnh khác xâm nhập vào máu từ một ổ nhiễm khuẩn ở một cơ quan hoặc bộ phận nào đó trong cơ thể. Các ổ nhiễm khuẩn thường gặp bao gồm:
- Đường hô hấp: Viêm phổi, áp xe phổi, viêm mủ màng phổi…
- Đường tiêu hóa: Viêm ruột, nhiễm khuẩn đường mật, áp xe gan, viêm ruột thừa…
- Hệ tiết niệu: Viêm mủ bể thận, ứ mủ bể thận, viêm bàng quang, viêm niệu đạo…
- Da, mô mềm, cơ xương khớp: Viêm da, áp xe, viêm khớp nhiễm trùng, viêm xương…
- Hệ thần kinh: Viêm màng não mủ, áp xe não, viêm não…
- Hệ tim mạch: Viêm nội tâm mạc, viêm mạch máu…
Khi vi khuẩn hoặc các tác nhân gây bệnh khác lưu hành trong máu, chúng sẽ kích thích hệ miễn dịch của cơ thể phát ra các chất gây viêm để tiêu diệt chúng. Tuy nhiên, nếu quá trình này diễn ra quá mạnh hoặc quá lâu, sẽ gây ra sự mất cân bằng giữa các yếu tố gây viêm và kháng viêm, dẫn đến tổn thương các mô và cơ quan, giảm tưới máu và oxy hóa và cuối cùng là sốc nhiễm khuẩn.
Một số yếu tố có thể làm tăng nguy cơ mắc sốc nhiễm khuẩn, bao gồm:
- Tuổi cao hoặc trẻ sơ sinh.
- Suy giảm miễn dịch do bệnh lý, thuốc ức chế miễn dịch, hóa trị, xạ trị, HIV/AIDS…
- Bệnh mãn tính như tiểu đường, bệnh gan, bệnh thận, bệnh tim mạch, bệnh máu…
- Phẫu thuật, thương tổn, bỏng, nhiễm trùng da.
- Đặt các thiết bị hoặc dụng cụ xâm nhập như ống nội khí quản, catheter, đinh nội tuỷ, ống thông dạ dày…
Triệu chứng của sốc nhiễm khuẩn
Sốc nhiễm khuẩn là một biến chứng nặng của nhiễm trùng huyết, khi bệnh nhân có các dấu hiệu của hội chứng đáp ứng viêm hệ thống (SIRS) kèm theo tụt huyết áp và suy giảm chức năng cơ quan. Các dấu hiệu của SIRS bao gồm:
- Sốt cao (> 38 độ C) hoặc hạ thân nhiệt (
- Nhịp tim đập nhanh (> 90 lần/phút).
- Thở nhanh (> 20 lần/phút) hoặc khí máu động mạch có nồng độ CO2 thấp (
- Bạch cầu tăng (> 12.000/mm3) hoặc giảm ( 10%).
Các triệu chứng của sốc nhiễm khuẩn có thể bao gồm:
- Tụt huyết áp (
- Da nóng, ửng đỏ hoặc tím tái;
- Ớn lạnh, run rẩy;
- Nổi mẩn da;
- Chóng mặt, ngất xỉu;
- Nhầm lẫn, mê sảng, giảm ý thức;
- Giảm lượng nước tiểu;
- Mạch yếu, nhanh, loạn nhịp;
- Thở khó, khò khè, thiếu oxy máu;
- Buồn nôn, đau bụng, tiêu chảy;
- Bị rối loạn đông máu, xuất huyết hoặc giảm tiểu cầu;
- Tăng đường máu, tăng kali máu, giảm natri máu;
- Tăng acid lactic máu, giảm pH máu.

Cách chẩn đoán sốc nhiễm khuẩn
Chẩn đoán trên lâm sàng
Chẩn đoán sốc nhiễm khuẩn trên lâm sàng dựa trên các tiêu chí sau:
- Có ổ nhiễm khuẩn hoặc nghi ngờ nhiễm khuẩn: Bệnh nhân có triệu chứng hoặc dấu hiệu của nhiễm khuẩn ở một cơ quan hoặc bộ phận nào đó trong cơ thể, như đường hô hấp, đường tiêu hóa, hệ tiết niệu, da, mô mềm, cơ xương khớp, hệ thần kinh, hệ tim mạch…
- Có ít nhất 2 dấu hiệu của SIRS: Bệnh nhân có sốt cao (> 38 độ C) hoặc hạ thân nhiệt ( 90 lần/phút), thở nhanh (> 20 lần/phút) hoặc khí máu động mạch có nồng độ CO2 thấp ( 12.000/mm3) hoặc giảm ( 10%).
- Có tụt huyết áp không đáp ứng với bù dịch hoặc cần dùng thuốc vận mạch: Bệnh nhân có huyết áp thấp (thuốc như noradrenalin, dopamin, dobutamin… để duy trì huyết áp.
- Có rối loạn chức năng cơ quan hoặc suy đa tạng: Bệnh nhân có các triệu chứng như ửng đỏ hoặc tím tái, nổi mẩn da, chóng mặt, mê sảng, giảm ý thức, thiểu niệu hoặc vô niệu, mạch yếu, nhanh, loạn nhịp, thở khó, xuất huyết, giảm tiểu cầu, tăng đường máu, tăng kali máu, giảm natri máu, tăng acid lactic máu, giảm pH máu…
Tìm hiểu thêm: Rối loạn ngôn ngữ sau tai biến mạch máu não
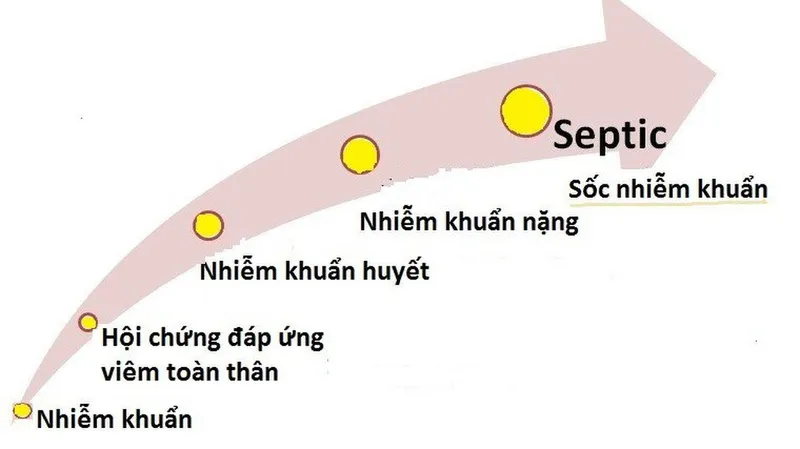
Chẩn đoán cận lâm sàng
Chẩn đoán sốc nhiễm khuẩn cận lâm sàng dựa trên các xét nghiệm sau:
- Cấy máu, cấy nước tiểu, cấy dịch não tủy, cấy dịch khớp, cấy dịch màng phổi, cấy dịch ổ bụng… tùy theo nghi ngờ vị trí nhiễm khuẩn.
- Xét nghiệm máu: Bạch cầu, CRP, procalcitonin, máu lắng, đông máu, huyết học, chức năng gan, chức năng thận, đường máu, kali máu, natri máu, acid lactic máu, khí máu động mạch…
- Chụp X-quang ngực, chụp cắt lớp vi tính (CT) đầu, bụng, ngực… tùy theo nghi ngờ vị trí nhiễm khuẩn.
- Siêu âm.
Chẩn đoán xác định sốc nhiễm khuẩn
Chẩn đoán xác định sốc nhiễm khuẩn dựa trên các chỉ số sau:
- Đo chỉ số độc tố sốc (SOFA): Bao gồm đo huyết áp, lượng nước tiểu, độ oxy hóa máu, chức năng gan, chức năng thận và chức năng đông máu. Chỉ số SOFA càng cao càng cho thấy tình trạng bệnh nhân càng nguy kịch.
- Đo chỉ số độc tố sốc nhanh (qSOFA): Đo huyết áp, nhịp tim và tình trạng ý thức. Chỉ số qSOFA càng cao càng cho thấy bệnh nhân càng có nguy cơ cao mắc sốc nhiễm khuẩn.
- Đo chỉ số độc tố sốc nhiễm khuẩn (Sepsis-related Organ Failure Assessment – SOFA): Bao gồm đo huyết áp, lượng nước tiểu, độ oxy hóa máu, chức năng gan, chức năng thận, chức năng đông máu và nồng độ acid lactic máu. Chỉ số SOFA càng cao càng cho thấy bệnh nhân có nguy cơ tử vong càng cao.
Cách điều trị sốc nhiễm khuẩn
Sau khi đã biết được các cách chẩn đoán sốc nhiễm khuẩn, KenShin sẽ cung cấp cho bạn các phương pháp điều trị bệnh hiệu quả hiện nay. Sốc nhiễm khuẩn là một tình trạng nguy hiểm, cần được điều trị ngay lập tức để cứu sống bệnh nhân. Các bước điều trị sốc nhiễm khuẩn bao gồm:
- Bù dịch: Bơm dịch truyền tĩnh mạch để duy trì huyết áp, tăng lượng máu lưu thông và cải thiện tưới máu các cơ quan.
- Dùng thuốc vận mạch: Dùng các loại thuốc như noradrenalin, dopamin, dobutamin… để tăng huyết áp, tăng lực co tim và tăng lượng máu lưu thông.
- Dùng thuốc kháng sinh: Sử dụng các loại kháng sinh phổ rộng hoặc chọn lọc tùy theo kết quả cấy máu để tiêu diệt vi khuẩn gây nhiễm khuẩn.
- Dùng thuốc kháng viêm: Các loại thuốc như hydrocortison, dexamethason… để giảm sự phản ứng viêm quá mức của cơ thể.
- Dùng thuốc cải thiện chức năng cơ quan: Thuốc insulin, kali, natri, bicarbonate… để điều chỉnh đường máu, điện giải máu, acid-base máu và chức năng gan, thận.
- Dùng thuốc cải thiện chức năng đông máu: Các loại thuốc như heparin, tranexamic acid, vitamin K… để ngăn ngừa rối loạn đông máu, xuất huyết và giảm tiểu cầu.
- Dùng thuốc cải thiện chức năng hô hấp: Các loại thuốc như salbutamol, ipratropium, methylxanthine… để giãn phế quản, giảm khò khè và cải thiện độ oxy hóa máu.
- Dùng thiết bị hỗ trợ: Máy thở, máy lọc máu, máy tạo tim nhân tạo… để hỗ trợ chức năng hô hấp, thận, tim mạch khi bị suy nặng.
- Ngoài ra, cần xử lý nguồn nhiễm khuẩn bằng các biện pháp như cắt bỏ ổ nhiễm khuẩn, rút các thiết bị hoặc dụng cụ xâm nhập, dùng thuốc chống nấm, chống virus… tùy theo nguyên nhân gây nhiễm khuẩn.
>>>>>Xem thêm: Sức khỏe thai kỳ: Mekocetin có dùng được cho bà bầu không?
Nhìn chung, việc chẩn đoán sốc nhiễm khuẩn và điều trị bệnh không chỉ là một thách thức đối với cộng đồng y học mà còn là một nhiệm vụ quan trọng để bảo vệ sức khỏe và tính mạng của bệnh nhân. Đối mặt với sự phát triển không ngừng của các chủng vi khuẩn và biến thể kháng thuốc, đòi hỏi ngành y tế cần đặt ra những giải pháp toàn diện và tiên tiến. Mong rằng thông qua bài viết này của KenShin, bạn đã có được những thông tin hữu ích để nâng cao sức khỏe bản thân và gia đình.

